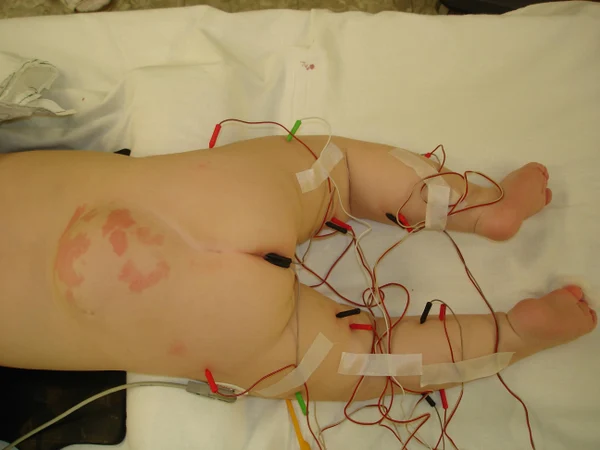
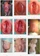
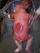
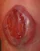
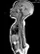
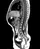
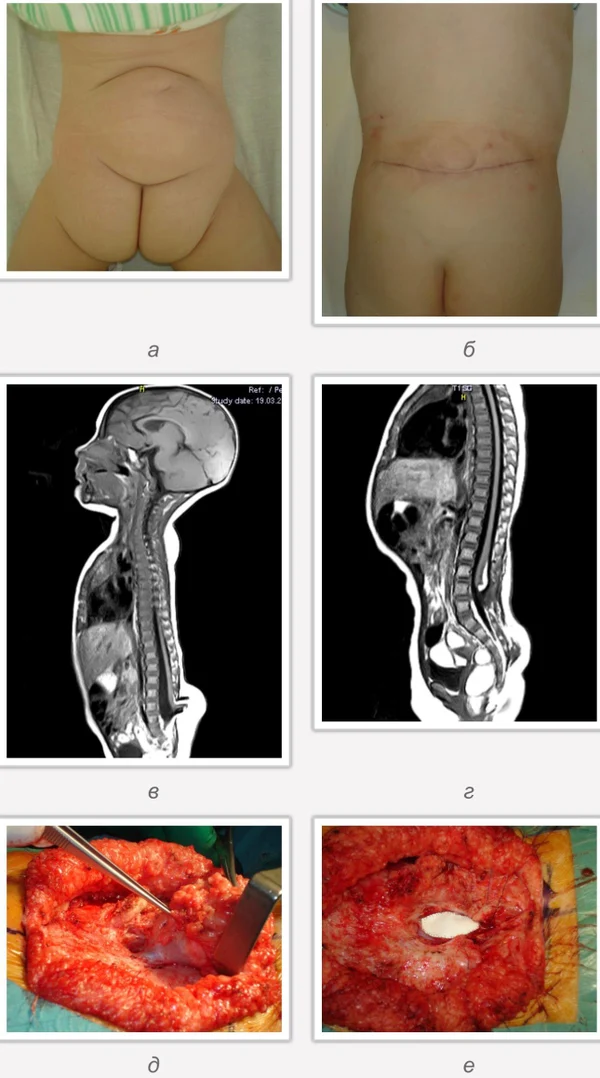
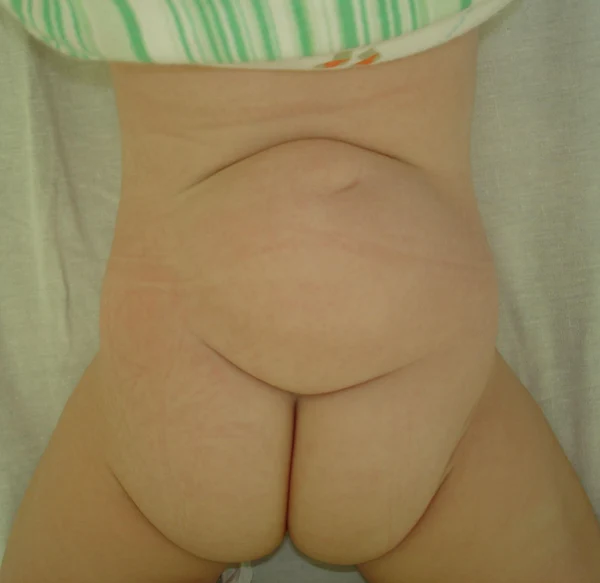
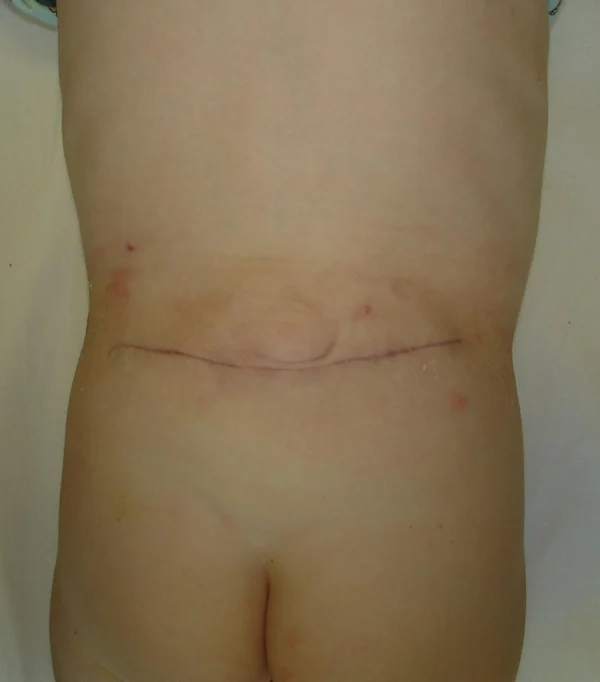
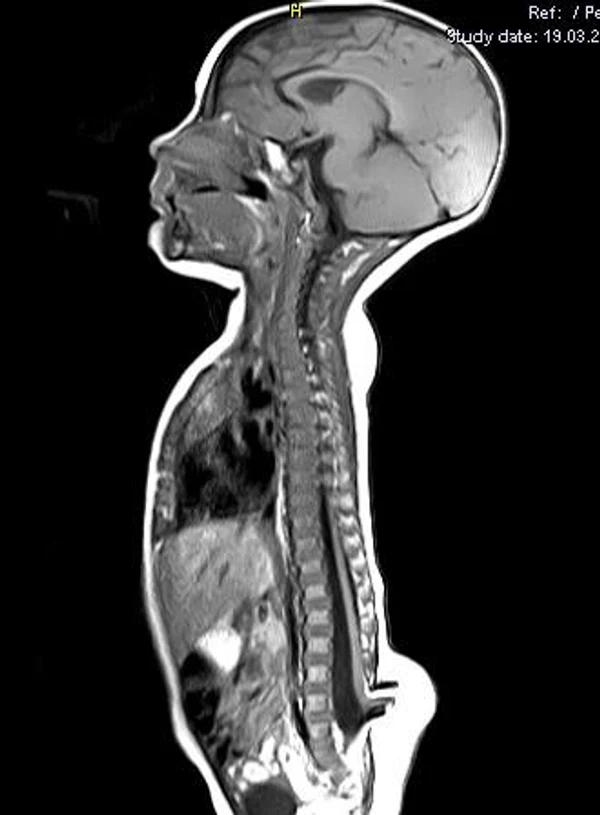
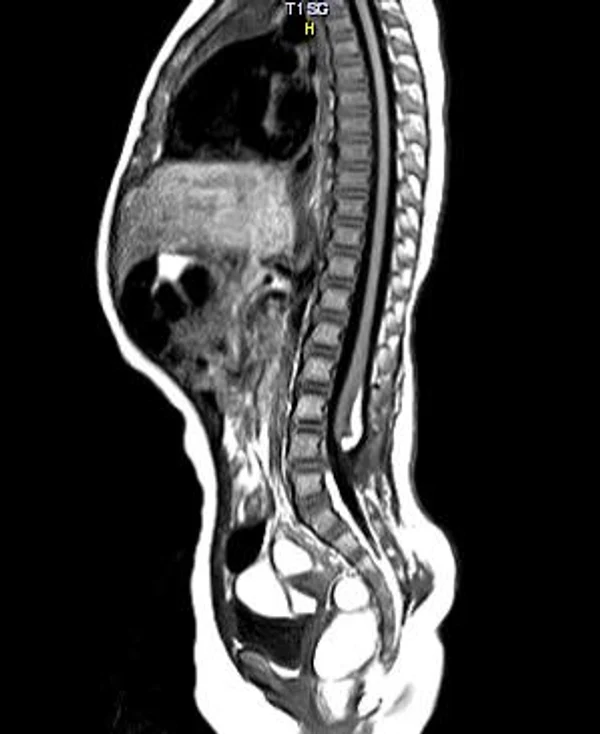
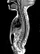
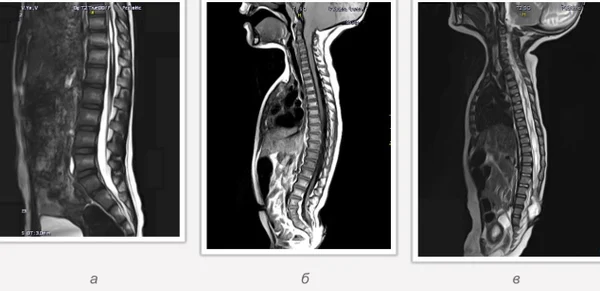
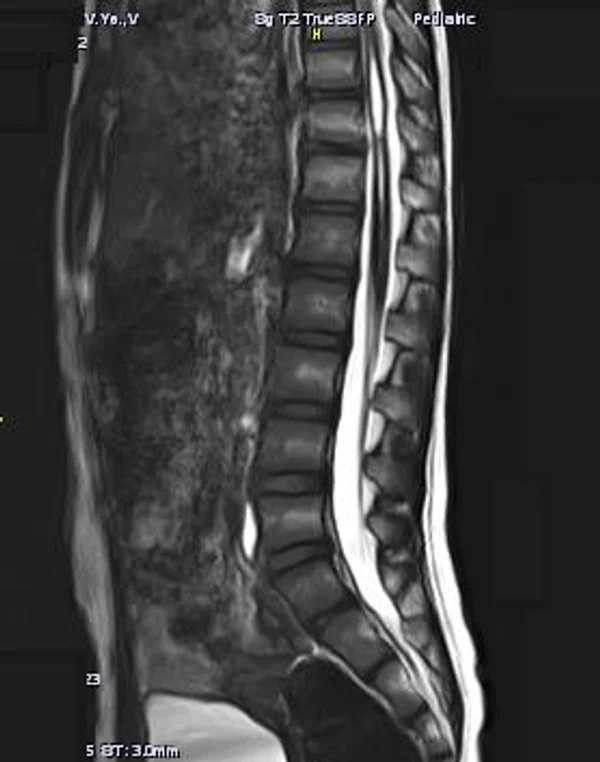
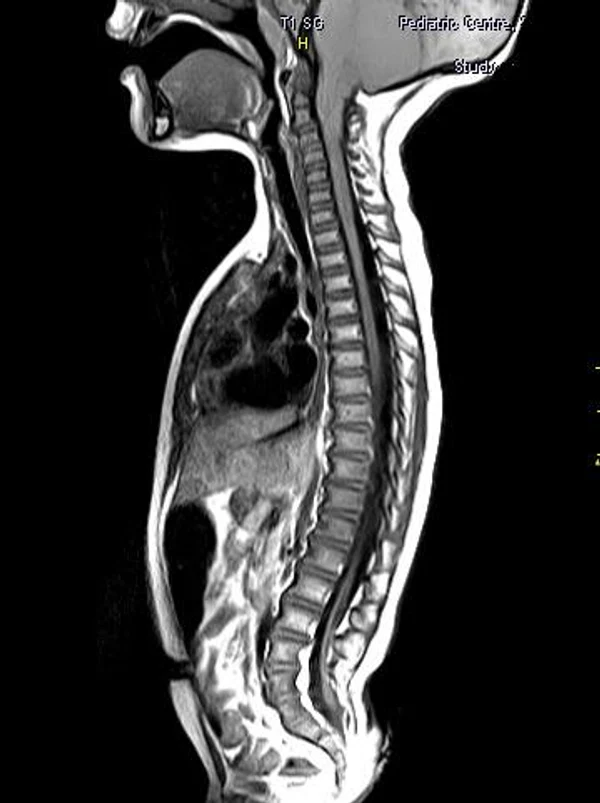
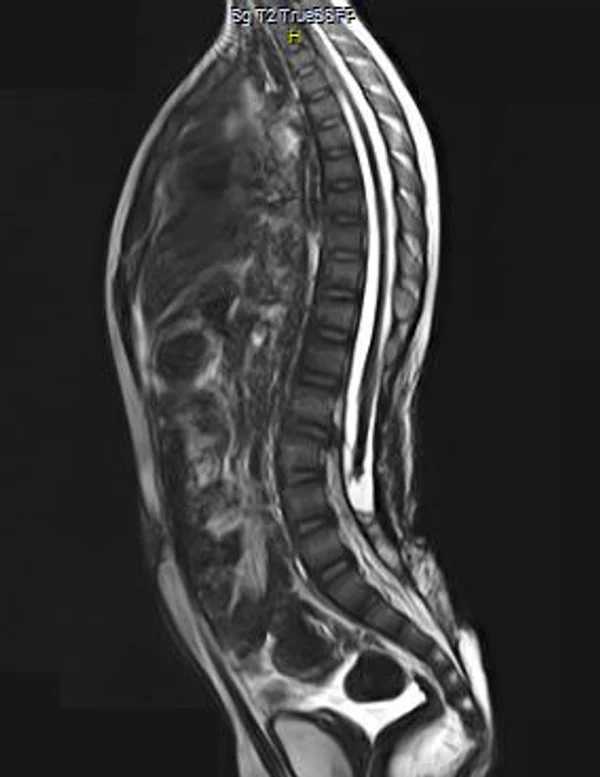
Пороки развития позвоночника и спинного мозга
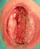
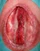
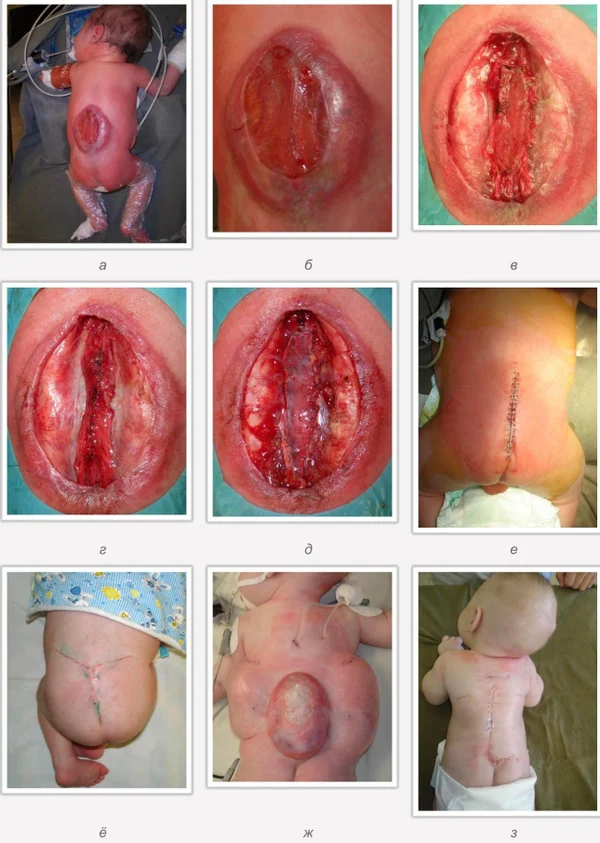
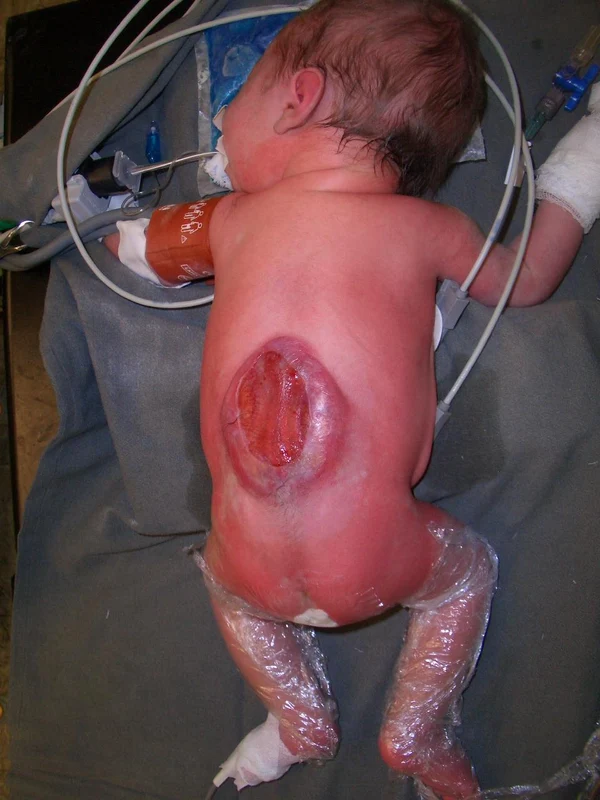
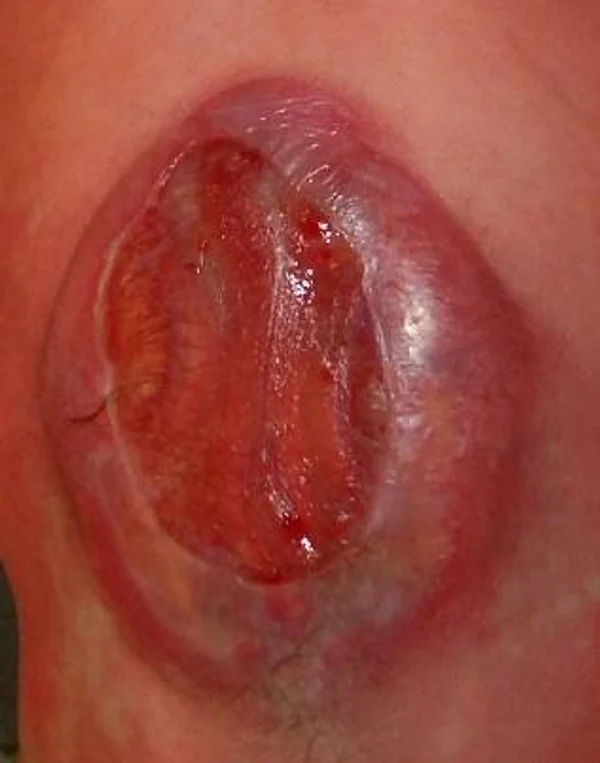
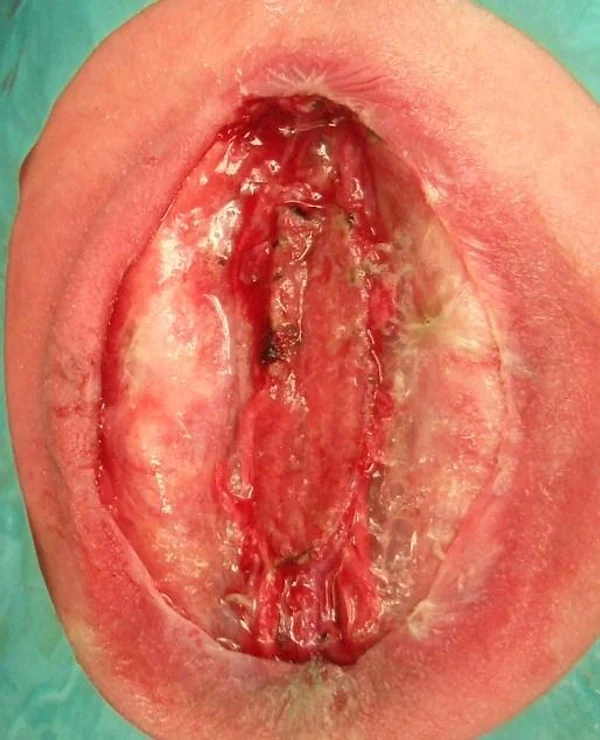
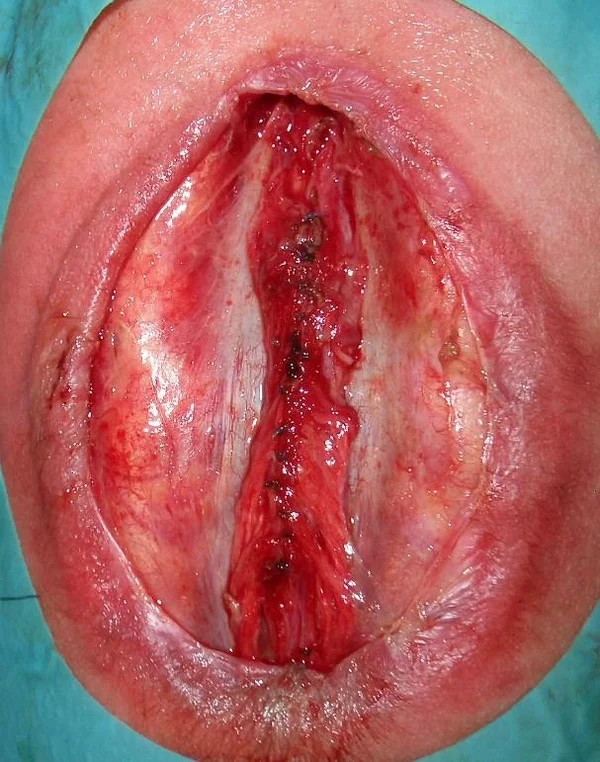
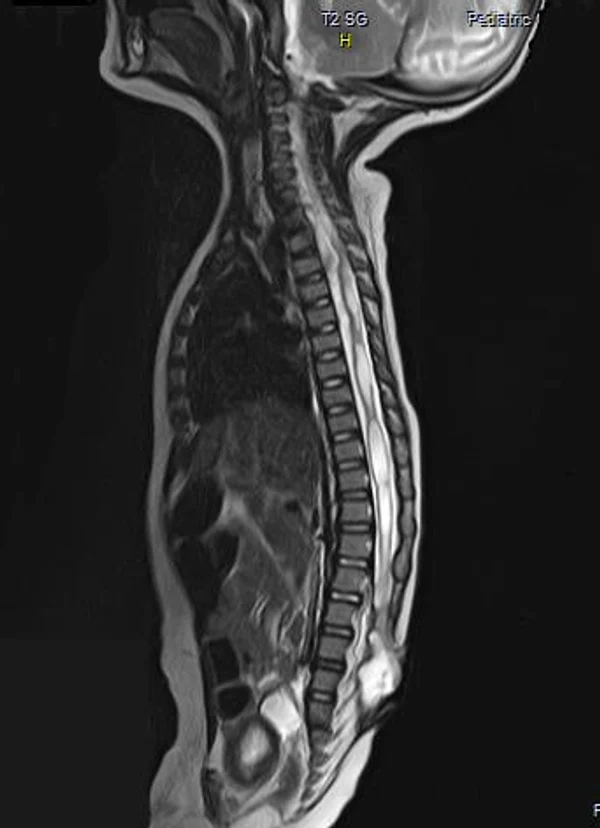
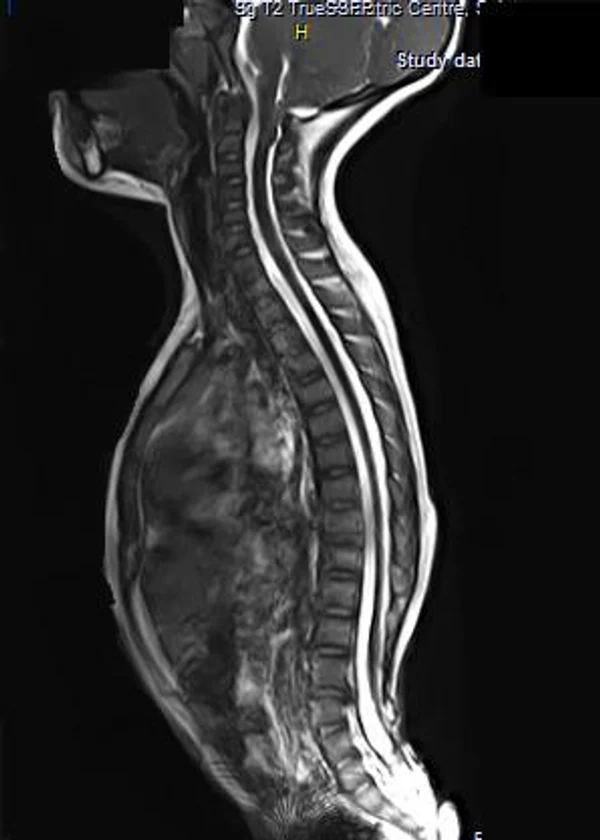
Spina bifida, спинно-мозговые грыжи, диастематомиелия, липоменингомиелолоцеле, фиксированный спинной мозгSpina bifida включают различные типы нарушения закладки и развития нервной трубки на спинальном уровне, что сопровождается незаращением дужек позвоночника и часто сопровождается одновременным пороком развития спинного мозга и его оболочек. Встречаются у 1 на 1000 – 3000 новорожденных. Могут наблюдаться в различных отделах позвоночника, но наиболее часто встречается в пояснично-крестцовом отделе. Незаращение дужек позвонков с наличием грыжевого выпячивания обозначается в литературе по разному: спинно-мозговые грыжи, spina bifida, spina bifida cystica, spina bifida vera, spina bifida typica, spina bifida aperta. Классификация spina bifida aperta: I Рахишизис. II Спинномозговые грыжи. Менингоцеле. Менингорадикулоцеле. Миеломенингоцеле. Миелоцистоцеле. Липоменингомиелоцеле. Основные сопутствующие пороки центральной нервной системы: Гидроцефалия до 65-85%. Аномалия Киари 2. Сирингомиелия.